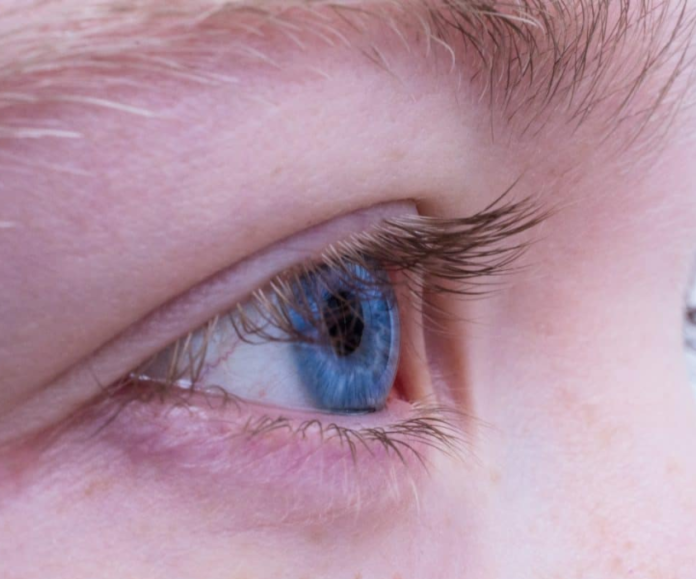
Ma partendo dal fattore età, man mano che questa avanza, tutto l’organismo ha delle trasformazioni, così anche la composizione delle lacrime varia. “Di fatto con l’invecchiamento si riduce il bisogno di bere, ha proseguito l’esperto- la pelle diventa rugosa e le palpebre lasse modificano la regolare forma ed architettura palpebrale. Inoltre, con il tempo, le patologie palpebrali modificano i dotti e alterano la produzione ghiandolare di Meibomio. Si avranno così lacrime con un ridotto contenuto di lipidi, che porteranno ad una rapida e precoce evaporazione della parte acquosa del film lacrimale, creando una condizione di squilibrio nelle lacrime e la sindrome da disfunzione del film lacrimale, appunto l’occhio secco”. Quanto alle variazioni ormonali, invece, alcuni ormoni (gli androgeni) stimolano la produzione di lacrime. “Per questo variazioni di livelli ormonali possono ridurre la normale produzione di lacrime. Stati fisiologici come la gravidanza e il ciclo mestruale- ha fatto sapere ancora Marino- influiscono sulla produzione di lacrime; infatti, in menopausa, si hanno quadri clinici oculari davvero drammatici”. È dunque abbastanza intuitivo capire perché l’occhio secco e tutte le patologie connesse siano “così comuni dopo i 50 anni, soprattutto se si è donna”.
Tra le cause dell’occhio secco, inoltre, c’è anche l’utilizzo di lenti a contatto, che si collocano sulla cornea e galleggiano sul film lacrimale assorbendo una grande quantità di film lacrimale. “L’uso (ma soprattutto l’abuso) di lenti a contatto concorre al provocare una sindrome da disfunzione del film lacrimale– ha aggiunto il dottor Marino- Questo succede specialmente quando non si impiegano lenti a contatto ‘usa e getta’ o giornaliere e per la corretta e necessaria igiene si impiegano soluzioni conservanti ricche di sostanze a lungo andare dannose”. Farmaci sistemici che hanno come effetto collaterale un ‘occhio secco’ sono invece gli ansiolitici, i sedativi, gli antidepressivi, gli antistaminici, i decongestionanti nasali, i contraccettivi orali o i diuretici. Diversi studi internazionali, infine, confermano che l’uso prolungato di un monitor, ma anche di un semplice smartphone o tablet, provoca la manifestazione di disturbi oculari come bruciore, arrossamento, lacrimazione, sensazione di secchezza oculare, fastidio alla luce, senso di affaticamento e annebbiamenti visivi transitori.
A prendere parte al Congresso, anche alcuni dei principali opinion leader internazionali nell’ambito del ‘dry-eye’, riuniti in una tavola rotonda con l’obiettivo di provare a costruire tutti insieme delle “semplici ma precise” Linee guida su questa sindrome: “L’occhio secco è una patologia multifattoriale piuttosto complessa, perché può avere molte sfaccettature e spesso non è facile impostare la giusta terapia- ha detto la dottoressa Romina Fasciani, Dirigente medico presso il Policlinico ‘A. Gemelli’ UCSC di Roma e membro del consiglio direttivo di AIMO- Molti oculisti pensano che sia sufficiente gestire questa sindrome con le lacrime artificiali, ma non è così scontato e il tema è in realtà molto più complesso. Per questo sarebbero necessarie delle indicazioni chiare su come orientarsi in un panorama complicato come quello dell’occhio secco. L’obiettivo della nostra tavola rotonda, allora, è proprio quello di riuscire ad elaborare delle Linee guida sul ‘dry eye’, cioè un documento condiviso che abbia un consenso il più largo possibile e sia naturalmente aperto, oltre che ai soci di AIMO e SISO, anche a tutta la popolazione oftalmologica italiana”.
La seconda tecnologia è la ‘Dry Eye Dual System’, che secondo l’esperto è “l’unico strumento che permette di utilizzare contemporaneamente due tecnologie – ha aggiunto- e la novità è quella di usarla direttamente. La luce pulsata si utilizza anche per l’epilazione, ed è proprio per quello che si è iniziato ad utilizzarla indirettamente per evitare il contatto sulle ciglia; ma se noi utilizziamo i filtri a 530 micron siamo sicuri di non danneggiare il bulbo pilifero che si trova a 640 micron di profondità. Importantissima in questo senso è la protezione dell’occhio con appositi gusci colorati o meglio ancora neri”. La IPL causa dunque la “riduzione dei vasi sanguigni teleangectasici, che rilasciano fattori infiammatori all’occhio (citochine e chemochine): se chiudiamo le teleangectasie il ciclo infiammatorio si riduce. La IPL inibisce quindi le citochine, che vengono rilasciate dai neovasi ed infiammano le GHM, e opprime l’attività delle metalloproteinasi, una famiglia di enzimi la cui funzione principale è la degradazione delle proteine della matrice extracellulare”. È stato dimostrato, tramite biopsia, che l’IPL riduce “drasticamente” il Demodex e “sembra che l’IPL agisca danneggiandone la membrana citoplasmatica. Nel 2019, infine, è stato pubblicato un lavoro su ‘The Ocular Surface‘, che dimostra come i neuroattivatori possano stimolare la ghiandola lacrimale e le ghiandole del Meibomio”. Ed è per questo motivo che “abbinando la radiofrequenza alla luce pulsata il risultato è migliore”, ha concluso infine l’esperto.